IMC pour les enfants et adolescents
Chez l’adulte, l’IMC (Indice de Masse Corporelle) est un repère simple. Mais chez l’enfant et l’adolescent, il ne suffit pas et ne doit pas être interprété comme chez l’adulte. La référence clinique est la courbe de croissance, c’est-à-dire l’évolution dans le temps du poids, de la taille (stature) et, le cas échéant, de l’IMC rapporté à l’âge et au sexe sur des courbes percentiles adaptées. Voici pourquoi et comment on s’y prend.
L’IMC « brut » n’est pas adapté avant l’âge adulte
Corps en transformation
La composition corporelle (masse grasse, masse maigre, eau) évolue vite, surtout autour de la puberté. Deux adolescents au même IMC peuvent avoir des profils très différents.
Rythmes de croissance variables
Poussées de croissance, ralentissements, différences filles/garçons… Un chiffre isolé n’a pas de sens sans le contexte de l’âge et l’évolution dans le temps.
Risques d’étiquetage
Appliquer les seuils adultes (25, 30…) aux enfants conduit à des conclusions erronées.
En pédiatrie, on ne lit jamais un IMC comme chez l’adulte : on l’inscrit sur une courbe spécifique à l’âge et au sexe, et on le suit dans le temps.
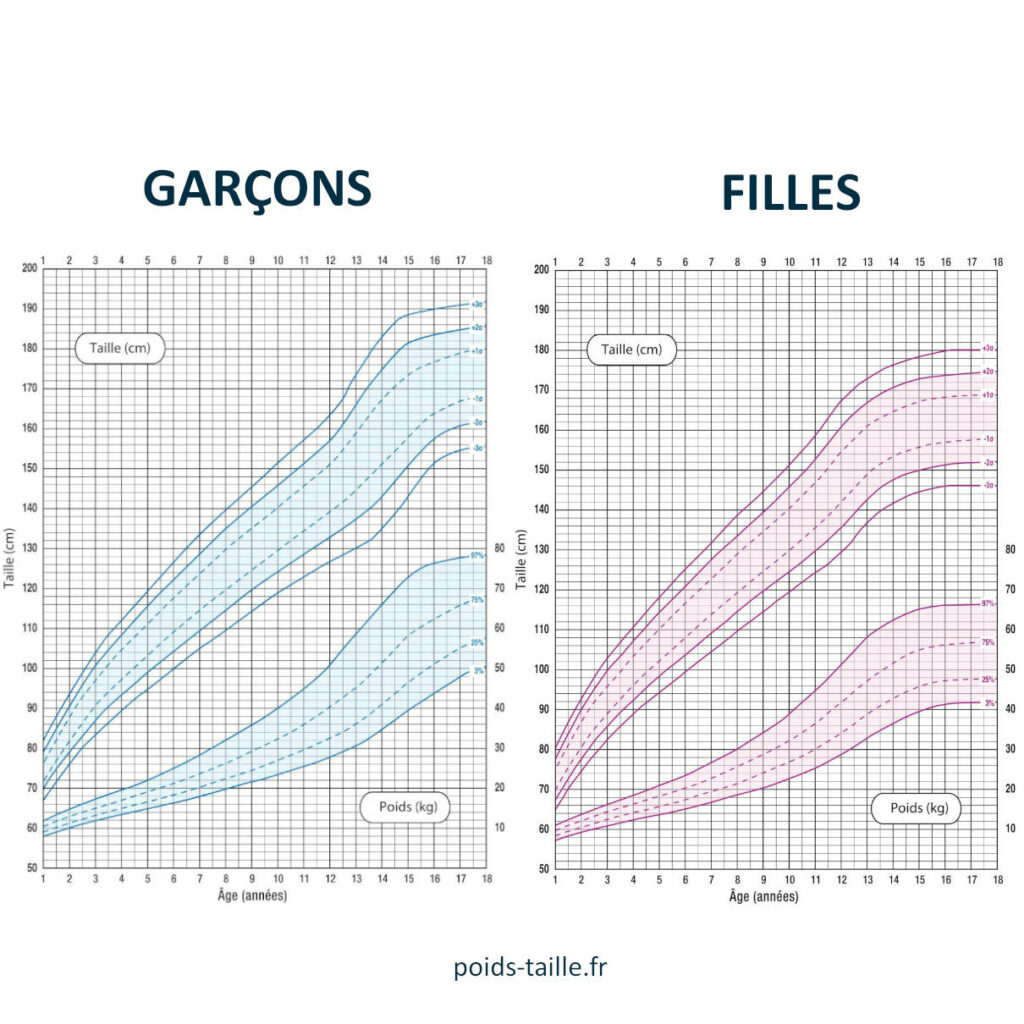
Les courbes de croissance poids/taille pour les enfants et ados
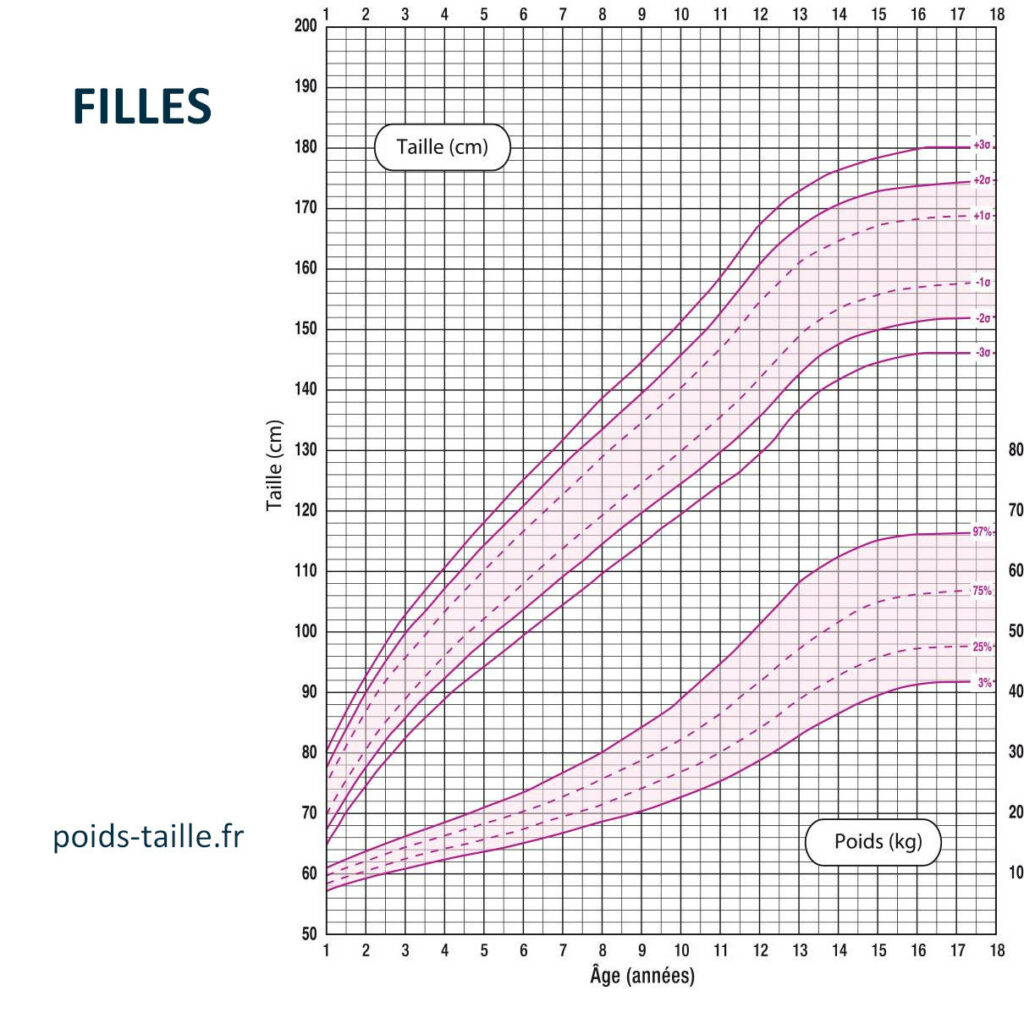
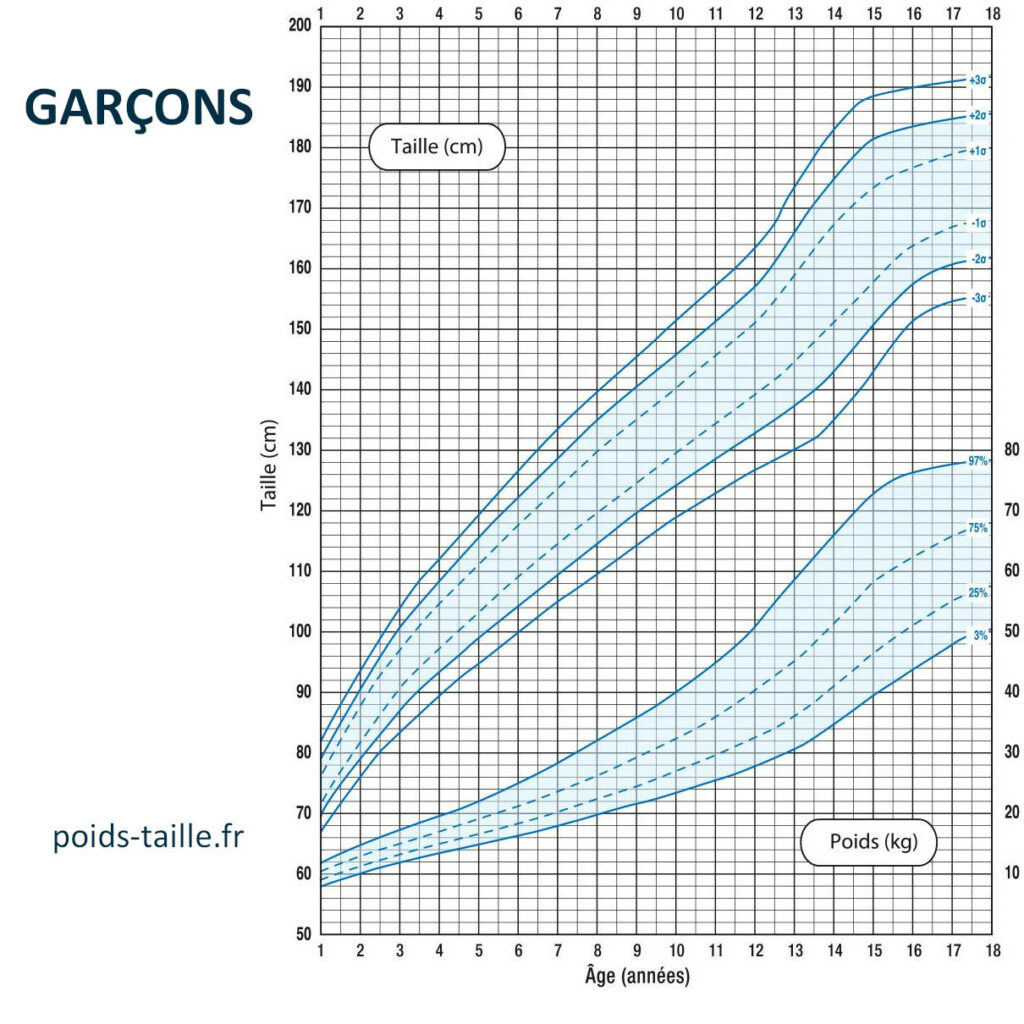
Les courbes (poids-pour-l’âge, taille-pour-l’âge, poids-pour-la-taille, et IMC-pour-l’âge) présentent des percentiles (P3, P10, P25, P50, P75, P90, P97) ou des scores z.
Percentile : être au P50 signifie qu’environ 50 % des enfants du même âge et sexe ont une valeur inférieure.
Interprétation : l’important est la trajectoire. Un enfant peut être « petit g gabarit » et aller très bien s’il suit sa courbe. À l’inverse, un changement de couloir (franchir rapidement plusieurs percentiles vers le haut ou le bas) alerte.
Courbes de croissance poids/taille pour les filles
Courbes de croissance poids/taille pour les garçons
Pourquoi la courbe poids/taille est centrale ?
La courbe poids-pour-la-taille (ou poids/taille) compare le poids à la taille indépendamment de l’âge. Elle est utile :
- chez les plus jeunes (avant 5 ans) où la taille augmente vite.
- pour distinguer un poids proportionné d’un déséquilibre (poids trop bas ou trop élevé pour la taille réelle).
À partir de 5–6 ans et à l’adolescence, on utilise aussi l’IMC-pour-l’âge sur courbe (et non l’IMC adulte), toujours avec suivi dans le temps.
Comparateur croissance enfant / ado
Entrer poids, taille, âge et sexe. Le calcul affiche l’écart à une moyenne estimée (OMS 5–19 ans).
—
—
—
À savoir
- Basé sur repères moyens (OMS 2007, 5–19 ans). Les vraies courbes utilisent des paramètres LMS au mois près.
- Résultat indicatif : parlez-en avec votre pédiatre pour une interprétation clinique.
- Pour <5 ans : utiliser les standards OMS 0–5 ans dédiés.
Comment se fait le suivi pratique ?
Il faut effectuer des mesures fiables. Mesure de la taille sans chaussures, dos droit, poids sur balance étalonnée, en sous-vêtements.
Il faut ensuite reporter sur les courbes correspondant au sexe et à l’âge (ou poids-pour-taille).
On compare aux mesures précédentes (rythme de gain pondéral, vitesse de croissance staturale).
Il faut prendre en compte le contexte clinique, c’est à dire les antécédents, l’alimentation, la puberté, l’activité physique, le sommeil, les maladies, les traitements, l’environnement.
Les variations normales… et les signaux d’alerte
Les variations normales sont de petits « paliers » de poids, accélérations de taille, rebond d’adiposité entre 4 et 6 ans, puberté plus ou moins précoce/tardive.
À surveiller, quand faut-il consulter ?
- cassure de courbe (perte de 1–2 couloirs de percentile),
- prise de poids disproportionnée par rapport à la taille,
- stagnation pondérale ou staturale prolongée,
- signes associés (fatigue inhabituelle, douleurs, troubles alimentaires, retentissement scolaire/psychosocial).
Spécificités et cas particuliers
En cas de prématurité ou petits poids de naissance. Il faut se référer aux courbes et corrections spécifiques les premiers temps.
En cas de maladies chroniques, traitements (corticoïdes, etc.), il faut mettre en place une surveillance rapprochée.
Il faut également prendre en compte la diversité morphologique familiale et d’origine. On tient compte du potentiel génétique (taille parentale, timing pubertaire).
Le rôle des professionnels
Le pédiatre ou le médecin généraliste interprètent les courbes, expliquent les variations et, si besoin, demandent des examens. Les décisions (rassurer, adapter l’alimentation, proposer une activité, investiguer) se basent sur l’ensemble du tableau, pas sur un seul chiffre.
